治療について Treatment
診断と治療に関するガイドライン
当院では、循環器疾患の診断及び治療に関して、「日本循環器学会のガイドライン」に基づく診療を行っています。
一般的な臓病の治療として以下のような方法があります。
- 食事療法
- 運動療法
- 薬物療法
- 心臓カテーテル治療
- 外科的手術
- 低心機能に対する人工補助療法
薬物療法
心臓病の基本を成す治療法です。カテーテル治療や外科的治療を成功させるためにも薬物療法は必要であり、また病気を悪化させない、再発させない為にも薬物療法は継続して必要になります。当センターでの薬物療法は、最新の循環器疾患のガイドラインを遵守して行われておりますので、東京、大阪、福岡といった都市部の大病院と同じレベルの薬物治療を提供する事が出来ます。その上で、さまざまな病態に応じて適切な治療薬を選択しております。特に急性期の集中治療室においては、さまざまな検査データから得られる情報をもとにして、毎朝集中治療専門医、心臓血管外科医師や集中治療室看護師、臨床工学技士と一緒にカンファレンスを行い、その後、循環器内科医師全員で回診して治療方針を決めています。当院では薬剤師が積極的に治療に参加しており、薬剤師からの服薬のためのアドバイスを受けることが可能です。
また今後の医療発展のため、国内未導入の薬の承認や、適応外使用での薬の承認のための「治験」にも参加しており、患者様のより良い治療法を循環器内科一丸となって探求しています。
低心機能に対する人工補助療法
経皮的冠動脈形成術(PCI)
経カテーテル的大動脈弁置換術(TAVI)とは
心臓リハビリテーション
心臓病の急性期には、薬物治療、心臓カテーテル治療や心臓外科による手術などが行われますが、心臓リハビリテーションは、そのような治療の前後に過度な安静を避け、体力の低下や心臓機能の悪化を防ぐことを目的としています。
さらに慢性期には心肺機能、身体機能の向上を目的として運動療法を行うだけでなく、患者さんの心臓病に対する理解を深め、日常生活における注意点を指導することで社会復帰の一助となっています。
【心臓病におけるリハビリテーションの効果】
- 心臓への負担の軽減
- 基礎体力の上昇
- 動脈硬化の原因となる生活習慣病や肥満の是正
- 不安やうつ状態の改善、生活の質(Quality of Life : QOL)の向上
- 心臓病の再発の予防、突然死の予防
など多岐にわたります。
【リハビリテーションの内容】
心臓リハビリテーションでは、重量挙げや短距離走、腕立て伏せや懸垂などの無酸素運動ではなく、身体に酸素を取り入れながら全身をリズミカルに動かす有酸素運動や軽い強度の筋力トレーニング(低強度レジスタンス運動)を行います。
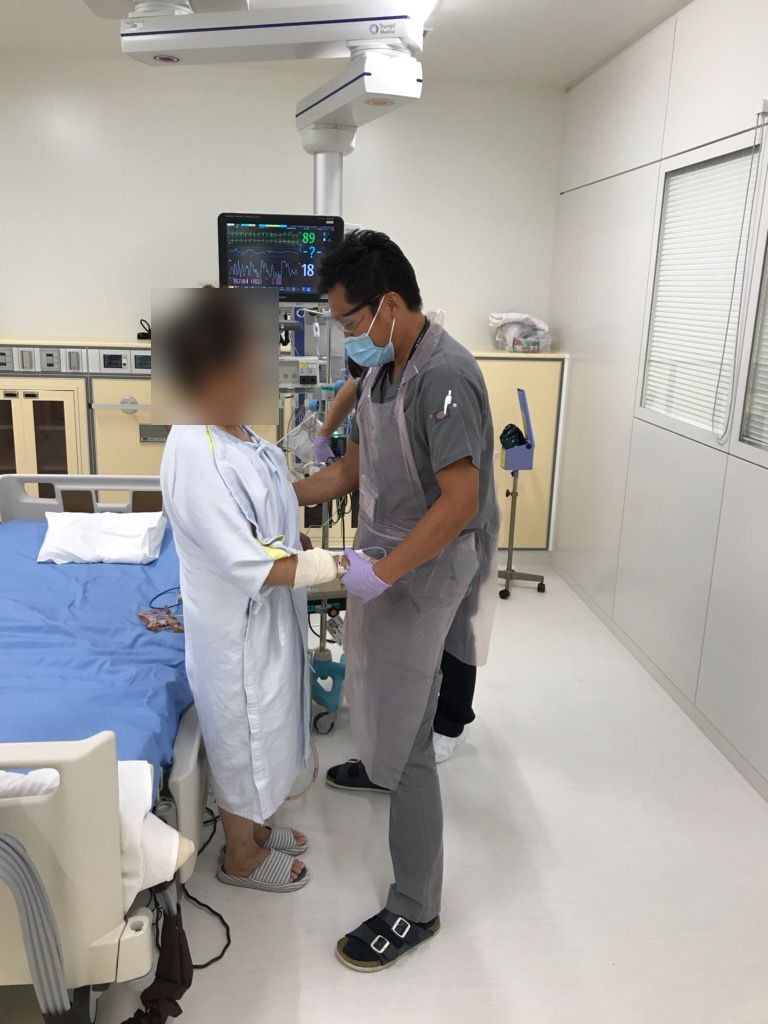
患者さんの症状に応じて運動を行うことも重要であり、右図の「Borg指数」を参考にします。心臓病の患者さんは、Borg指数11(楽である)〜13(ややきつい)程度を目安に運動を行うことが推奨されています。無理なく、継続できるように気持ち良い範囲で運動を行うことが重要です。注意点としては、体調が優れない、体重増加や浮腫といった心不全の兆候が認められる場合には無理に行うと逆効果となりますので、注意が必要です。入院中は、写真のように理学療法士の見守りのもと、リハビリを行うことができます。
【最後に】
当院では薬物治療、心臓カテーテル治療、心臓外科手術といった治療の一環として積極的に心臓リハビリテーションに取り組んでいます。快適な日々を過ごすために、一緒に頑張りましょう。
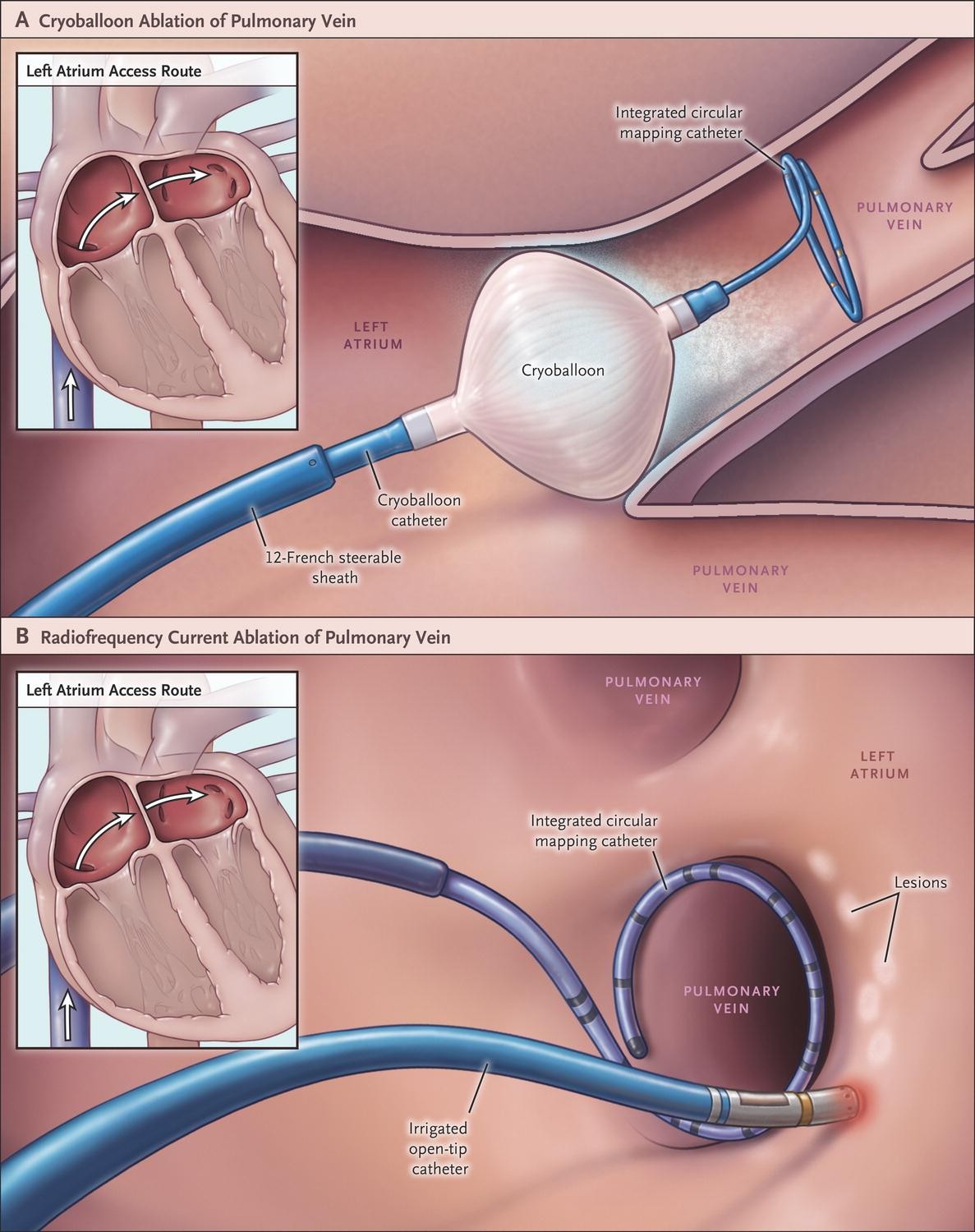
カテーテルアブレーション
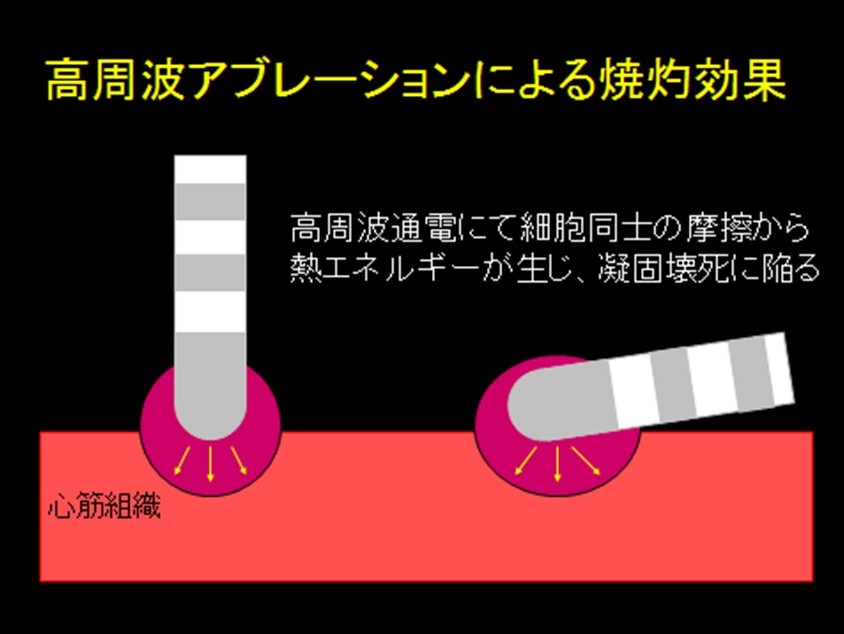
心臓は全身に血液を送り出すポンプであり、全身の血管と心臓はつながっています。カテーテルという直径2mm程度の細い管を、足の付け根の大腿静脈(又は動脈)、首にある内頚静脈から血管内に挿入し、心臓の中まで運び、不整脈の発生部位(または回路)を探し出します。その上で高周波という特殊な電気をカテーテルに流し、カテーテル先端の心臓に当たった部位を焼灼することで、不整脈を根治(完全に治す)治療法です。
治療はカテーテルを挿入する部位の局所麻酔だけで可能であり、発作性上室性頻拍症、心房粗動などの不整脈に対する治療時間は約1~2時間ですが、複雑で難しい不整脈(心房細動、心室頻拍、術後の不整脈など)の場合には数時間を要することもあります。入院期間は通常3、4日間であり、退院後の日常生活に制限はありません。
合併症として、一般的に、カテーテルにより血管や心臓を傷ついたり(心タンポナーデ、房室ブロックなど)、稀に軽症脳梗塞等を起こす可能性などがあります。
ペースペーカー植え込み術
ペースメーカーは心臓の徐脈性不整脈を監視して治療するよう設計されています。徐脈性不整脈とは脈が遅くなる不整脈で、通常1分間の脈拍が60回未満になることを言います。脈拍が少ないため、心臓は日常生活や運動に必要な酸素を体中に行きわらせることができません。このため、めまいや息切れ、失神、疲労感を生じるのです。
薬剤、急性心筋梗塞、心筋炎、電解質異常など徐脈性不整脈の原因疾患があればその治療を優先します。原因がない場合やそれらの病気が回復した後も徐脈性不整脈が続く患者さんには、恒久的ペースメーカーの植込みを行います。
ペースメーカーにはシングルチャンバーペースメーカー(リードが1本)、デュアルチャンバペースメーカー(リードが2本)、リードレスペースメーカー(リードがなし)があり、それぞれの患者さんの状態に合わせたペースメーカーの植え込みとなります。
手術は局所麻酔で、大部分の方は約1~2時間で終わります。
心臓ペースメーカー治療を行ったあとは、電池の残量と電線のチェックが必要になりますので、定期的(退院直後1ヶ月、その後6ヶ月に一回)な受診が必要になります。受診の際にはプログラマという機械を使って、ペースメーカーのチェックを行います。ペースメーカーの植え込み箇所を体の外側から検査しますので、痛みを伴うことはありません。電池が無くなりそうになるとペースメーカーの本体を交換する手術を行います。電池の消耗までは、通常、約5~7年の方が多く、長いと10年以上もつ患者さんもいます。
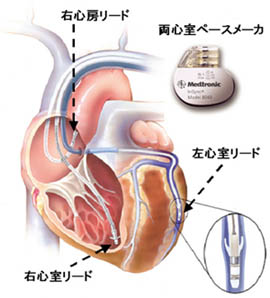
心臓再同期療法(CRT-P)・埋め込み型除細動器(ICD)
現在、薬の治療によって症状の改善しない重症心不全に対しては心臓移植、補助人工心臓といった治療手段もありますが、いずれも一般的な治療法となっていないのが現状です。このような状況下で重症心不全症状を改善する治療として心臓再同期療法 (CRT:Cardiac Resynchronization Therapy) があります。この治療は、通常、心臓の右側(右心房と右心室)に刺激を伝えるリード(ペーシングリード)に加え、全身に血液を送り出す左心室にも刺激が伝わるようにリードを挿入し、ほぼ同時に電気刺激を与えて心臓の機能を高めることで、心不全の予防や心機能の改善、生命予後の改善を目的とし、約7割の方で心機能の改善が見込めます。
また、致死的な心室性不整脈が出現する患者さんでは、突然死をもたらす重症の不整脈を治療するため、薬物療法に加えて植込み型除細動器 (ICD:Implantable Cardioverter Defibrilator)で治療することもあります。ICDは不整脈を予防するものではありませんが、24時間心臓を監視し、自動的に不整脈を検知、すばやく発作に反応して治療を行い不整脈発作による突然死を防ぎます。重症の心不全、低心機能の患者さん、特に前述の心臓再同期療法を必要とするような患者さんの場合、この致命的な不整脈が発生する危険性が高いと言われています。
最近では皮下植込み型除細動器(sub-cutaneous ICD : S-ICD))も出てきており、当院でも行っています。
両室ペーシング機能付埋め込み型除細動器(CRTD)
2006年8月より本邦でも両者の機能を持ち併せた「両心室ペーシング機能付埋込型除細動器 (CRT‐D) 」の使用が可能となりました。本体は、数センチ大で(重さ約75g)電池とマイクロコンピューターが搭載されたチタンでできています。それにつながるリード線が血管(静脈)を通って心臓内にその先端が置かれ、心臓が発する電気情報を絶え間なく本体に送り、致死的不整脈の発作が起きたときには、本体からの電気刺激を心臓内に伝え治療を行います。そして正常な拍動を取り戻させる働きをします。治療適応につきましては、専門の先生にお尋ねください。
心臓再同期療法、両室ペーシング機能付き埋め込み型除細動器と埋め込み型除細動器治療は、専門医により適応があると判断される患者さんに行われますので、ご不明な点がございましたらご相談下さい。
ペースメーカーリード抜去術
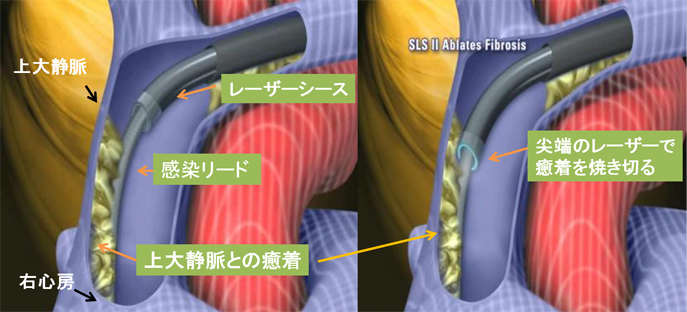
植込み型ペースメーカーや除細動器の入っている患者さんで、何らか外傷や他の疾患からの感染により、デバイス本体に感染を起こした場合、通常の抗生剤投与のみでは再燃率が70%以上と高いため、リードを含むデバイス全体の抜去が必要となります。放置した場合はリードに感染がおよび敗血症という重篤な全身性の感染症を惹起し、最悪の場合死に至ります。
また10年で数%程度にリードの断線が認められ、この場合もリードの抜去行い新規のリードの追加が必要となります。
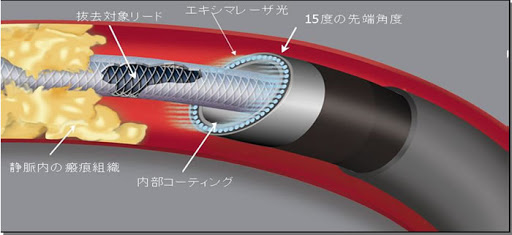
しかし長い年月のたったペースメーカーのリードは単に牽引しただけでは抜去ができません。これはリードが周囲の血管や心筋と癒着を生じているためです。
無理に引っ張ればリードが破損して体内に遺残したり、 最悪の場合は血管損傷・心破裂という致死的な合併症を起こしたりします。このため、長期間留置されたリードの抜去に癒着する組織をレーザ光により蒸散させてリード抜去術を施行する方法ができました。
この方法を用いた血管内治療により内科的にリードを抜去することが可能となりました。侵襲の少ない治療のため退院後にはすぐに通常の生活に復帰でき、敗血症などですでに全身状態の悪化した患者さんにも受けていただける治療です。
当院でもエキシマレーザーを用いた抜去術行っております。
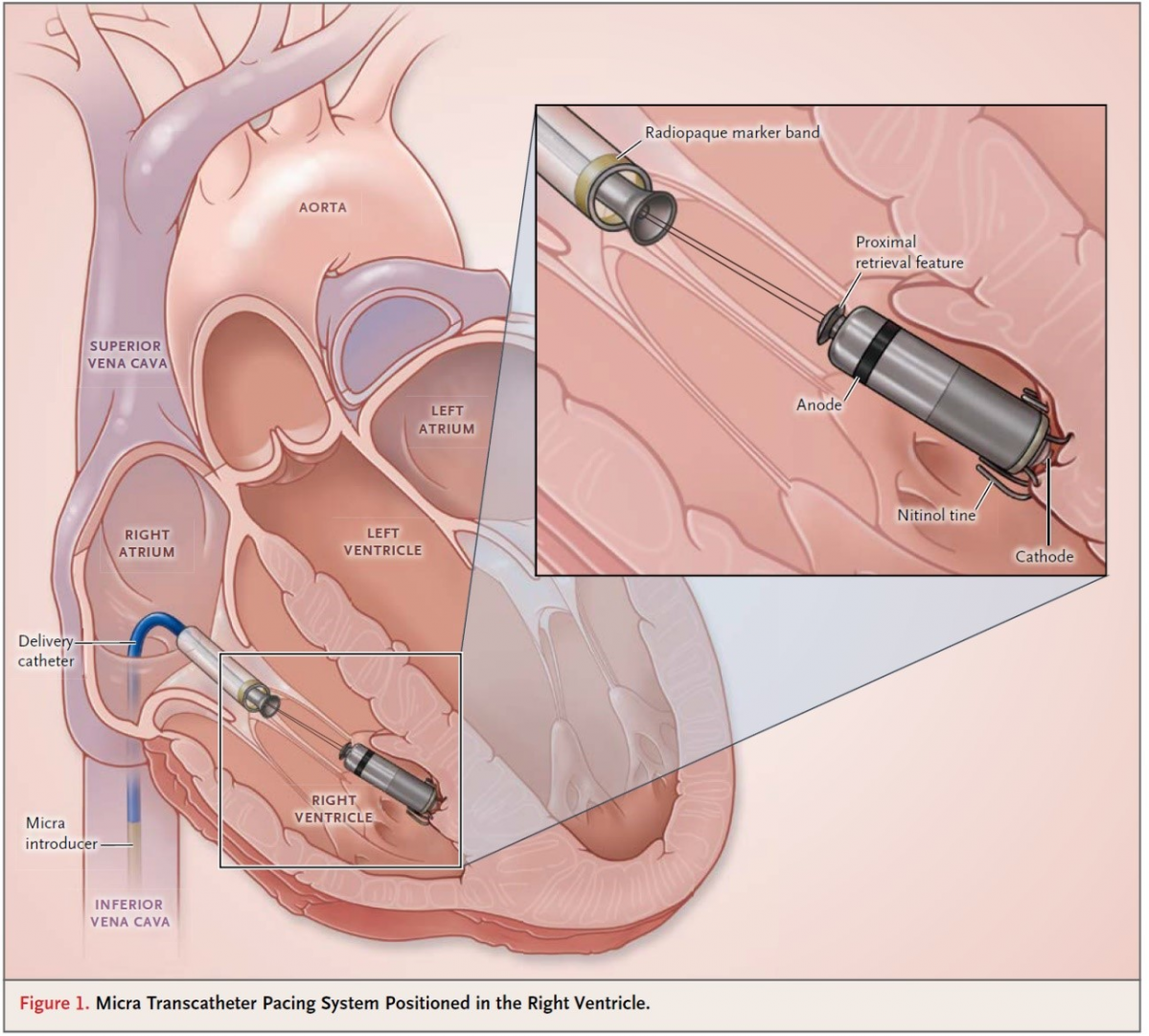
リードレスペースメーカー
従来のペースメーカーは、外科手術で皮下組織下に本体(ジェネレーター)を植え込むためのスペース(ポケット)を作り、本体を植え込み、静脈を通してリードを心臓内に留置する必要があります。
リードレスペースメーカーは、右の足の付け根の大腿静脈よりカテーテルを用いて心臓内に本体を送り込み、直接右心室に留置することができるもので、胸部の皮下ポケットもリードも不要なため、リードの断線、静脈閉塞、皮下ポケットからの感染などの合併症のリスクがなくなります。
また、外科手術による胸部の傷もなく、外からは装置のふくらみもないため、患者様が外観を気にされることなく、生活することができます。
リードレスペースメーカーはすべての方に適応となるわけではないため、治療適応につきましては、専門の先生にお尋ねください。
日本メドトロニック社より提供
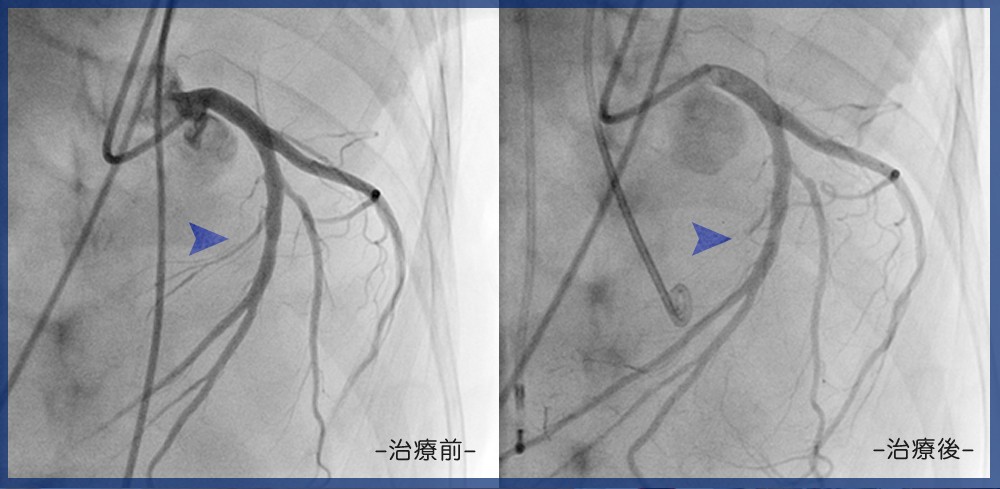
末梢血管インターベンション
閉塞性動脈硬化症に対するカテーテル治療をEVT(EndoVascular Treatment)といいます。
当院では冠動脈インターベンション(PCI:Percutaneous Coronary Intervention)の技術を生かしたEVTを施行しております。
対象病変は下肢閉塞性動脈硬化症(腸骨動脈領域、大腿膝窩動脈領域、下腿動脈領域)、大動脈分枝の病変(腎動脈や鎖骨下動脈)などです。
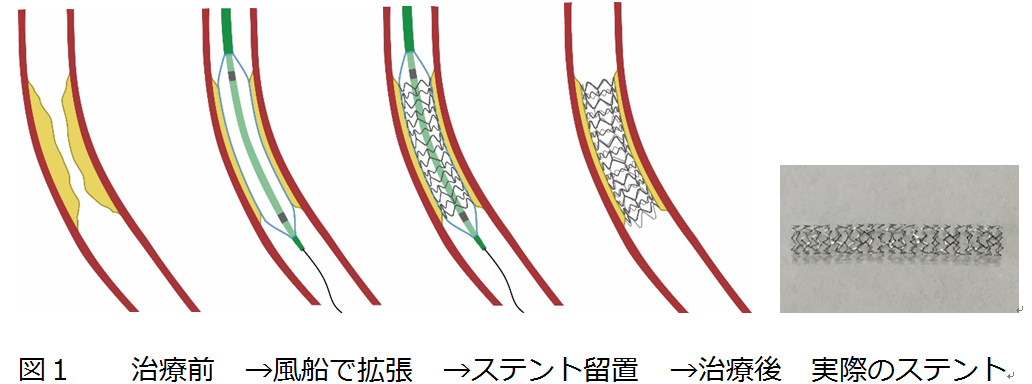
治療内容としては、局所麻酔を行った部位(手首、肘、足の付け根など)からカテーテルを挿入し、ガイドワイヤーとバルーン、ステントを用いて狭くなった、または詰まった血管の治療を行います。
体に切開を入れることなく治療を完遂することができるため、体への負担は小さいことがメリットとして挙げられます。
経皮的血管形成術(PTA)
閉塞性動脈硬化症の治療は、まず薬物療法ですが、症状がコントロールできない場合は、カテーテル治療やバイパス手術を考慮します。
-
薬物療法
抗血小板薬(血液サラサラの薬)や血管を広げる薬を用いてすこしでも血液の流れをよくする治療法です。動脈硬化を予防し、症状が改善される場合もありますが、軽快しないこともあります。 -
経皮的血管形成術(カテーテル治療、風船治療)
カテーテルと呼ばれる管を血管の中へ入れて、カテーテルを介して運んだ風船で狭くなった血管を広げる事により、血液の流れを良くする治療です。風船で広げるだけでなくステント(金属のあみ)を使用する場合もあります。 -
バイパス手術
流れの悪くなった血管の先に、バイパスとなる血管をつなげる、手術による治療です(心臓外科や血管外科の医師による治療になります)。それぞれの患者さんにとって、どの治療方法が最も適切かは、専門医にお尋ねください。
大動脈弁狭窄症に対するバルーン治療(BAV)
大動脈弁狭窄症は、大動脈弁(左心室と大動脈の間を隔てる扉)の開きが悪くなる病気です。重症となった場合は、人工弁を用いた手術が必要となりますが、全身の状態などにより手術(開胸手術や経カテーテル的大動脈弁置換術)が困難な場合は、体への負担が少ないカテーテルを用いた『経皮的大動脈弁バルーン拡張術』の適応となります。
腕や足の動脈からカテーテルを挿入し、バルーンを大動脈弁に進めてバルーンを拡張する方法(逆行性アプローチ)と、足の静脈からカテーテルを挿入しバルーンを心房中隔に進めて貫通させ、左房左室を経由してさらに大動脈弁を通過させバルーンを拡張する方法(順行性アプローチ)の2つがあります。患者さんの状態により適した方法を検討することになります。
経皮的心室中隔アルコール焼灼術(PTSMA)
肥大型心筋症は心臓の筋肉(心筋細胞)が肥大して、心臓のポンプ機能に影響が出てしまう病気です。その中でも、閉塞性肥大型心筋症は、左室流出路と呼ばれる血液が心臓から拍出される際に通る道筋に狭い部位があり、息切れや胸痛、失神などを生じることがあります。
治療法は、基本的には薬物治療を行っていきます。しかしながら、充分な薬物治療を行っても効果が不十分な患者さんが2割程度いると推測されています。薬物治療での効果が不十分な場合、外科的開胸手術やカテーテル治療が推奨されています。
カテーテル治療『経皮的心室中隔アルコール焼灼術;PTSMA』は、局所麻酔下で足の付け根の動脈からカテーテルを入れて行います。左室流出路の肥大した部位を栄養している血管にカテーテルを通した後、心エコー図検査を同時に行い、選択した血管が標的とした部位に栄養していることを確認します。カテーテルを通してエタノールを注入することで、心筋細胞を壊死させ収縮しなくすることで左室流出路の内腔が広くなり、血液が流れやすくなり心臓の負担が軽くなります。
治療時間は2-3時間要します。傷は小さくてすむため体への負担が少ないのが特徴です。
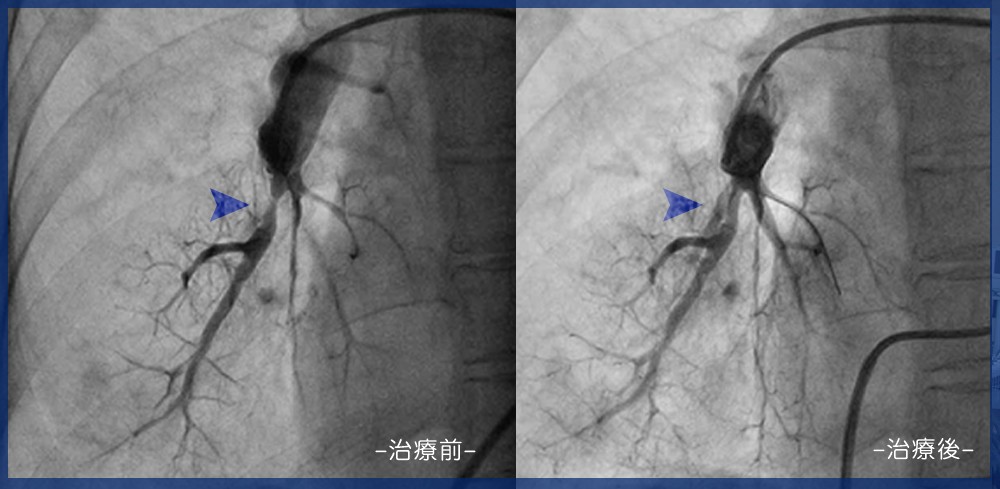
慢性血栓閉塞性肺高血圧症
器質化血栓により肺動脈が狭窄・閉塞し、肺動脈圧が上昇し、肺高血圧を呈する疾患を慢性血栓閉塞性肺高血圧症といいます。この病気は適切な治療を行わなければ、生命に関わる可能性がある病気です。治療法としては、外科的手術、薬物療法に加え、近年では狭窄・閉塞した肺動脈を風船で拡張するカテーテル治療「経皮的肺動脈拡張術(BPA)」が積極的に行われるようになり、その良好な治療効果も報告されています。
経皮的肺動脈拡張術(BPA)
局所麻酔下に、頸部もしくは足の付け根の静脈より柔らかい管(カテーテル)を挿入して治療を行います。まず、肺動脈の造影を行い、狭窄・閉塞部位を同定します。確認後、狭窄部を血管内エコーで評価し、 至適なサイズの風船で肺動脈の狭窄部を拡張します。術後翌日までは集中治療室で術後管理をさせて頂きますが、 経過に問題なければ、翌日より一般病棟へ戻って頂きます。個人差はありますが、約1週間から10日間ほどで退院可能となります。
治療適応につきましては、専門の先生にお尋ねください。