TAVIについて TAVI
当心臓病センターは、経カテーテル的大動脈弁置換術(TAVI)の認定施設です
経カテーテル的大動脈弁置換術(TAVI)とは
大動脈弁狭窄症は、重症となった際には人工弁に置換する手術が必要となります。通常の手術では胸を開き、心臓を止めて人工弁に置換します(開心術)。
しかしながら、全ての患者さんで開心術が可能なわけではありません。超高齢、心臓の機能が悪い、心臓以外の病気のため開心術が行えない患者さんでは、大きく胸を開くことなく、心臓を止めずに人工弁を入れることが可能な経カテーテル的大動脈弁留置術 TAVIが適応となります。
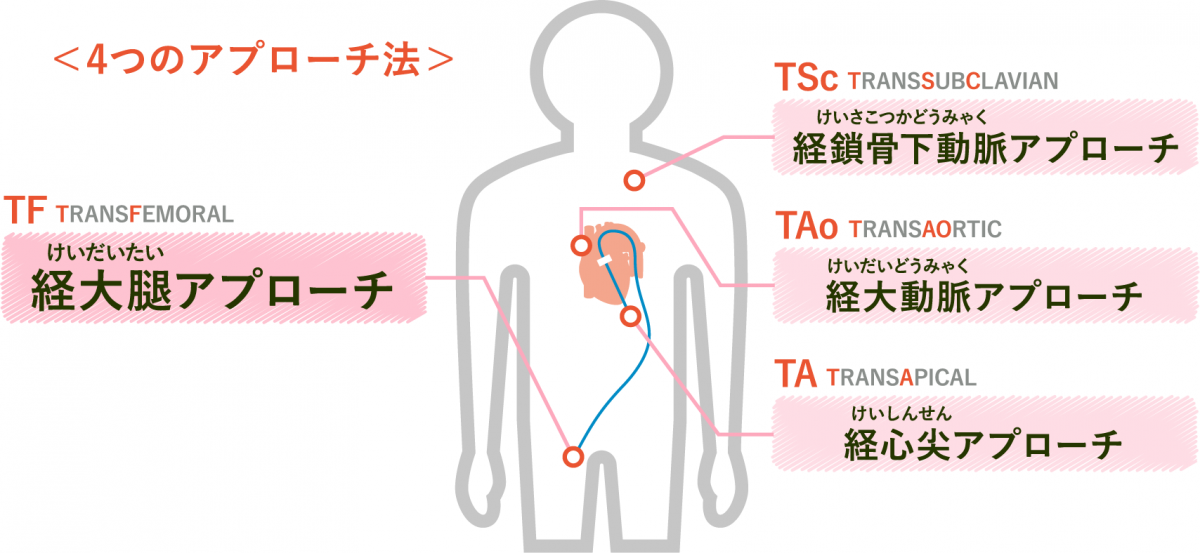
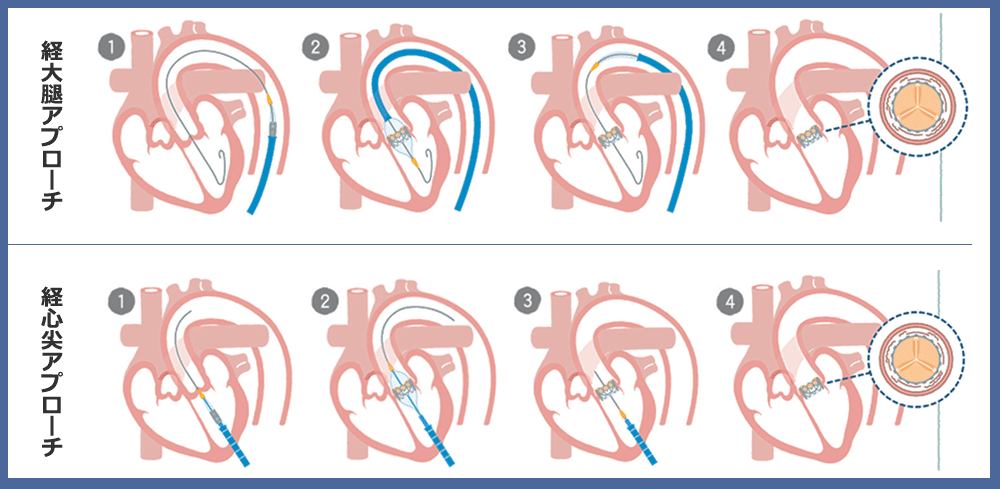
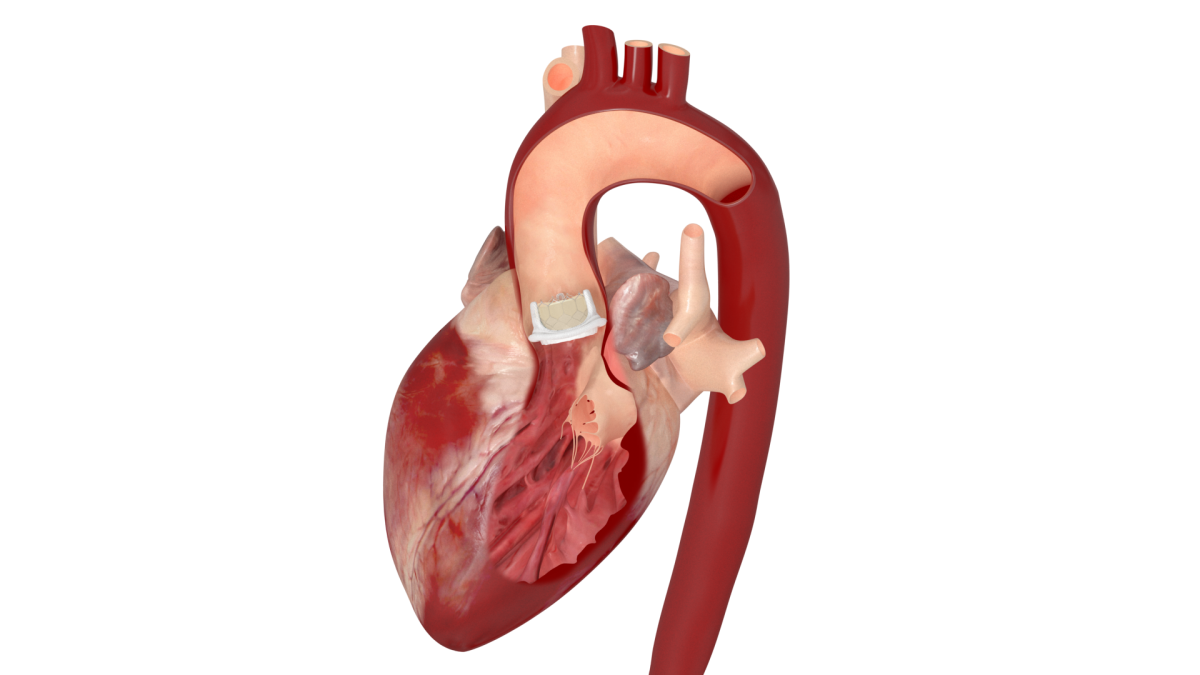
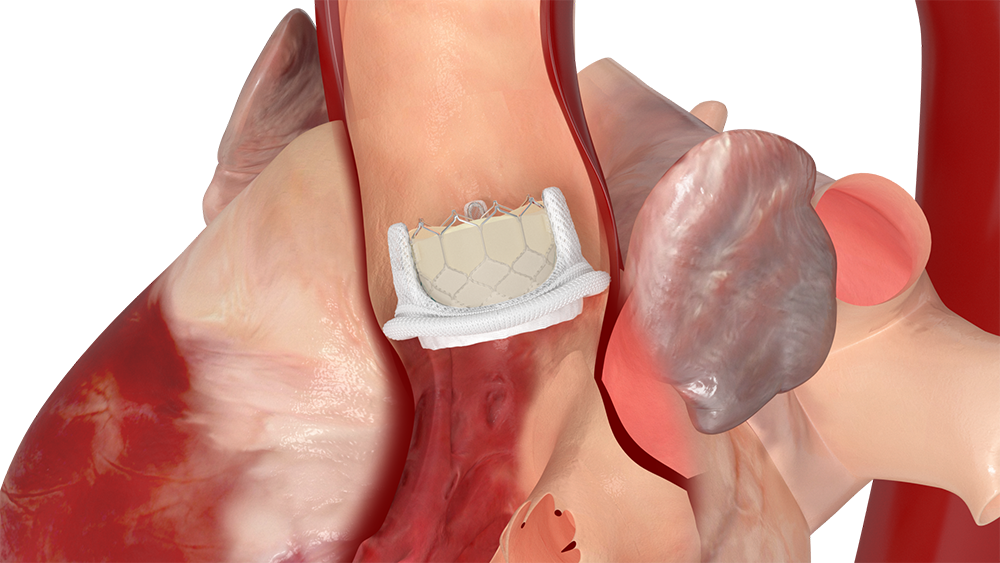
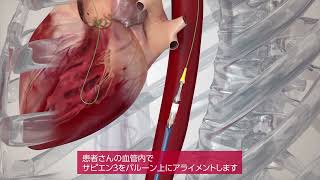
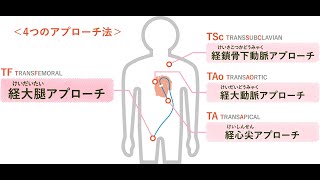
『経カテーテル的大動脈弁留置術 TAVI』は、2013年10月に日本で実施可能となった比較的新しい治療法です。足の付け根や肩の動脈、もしくは肋骨の間を小さく開いてカテーテルを挿入し、病気となった大動脈弁に人工弁を植え込みます。
心臓へのアプローチ 資料提供:エドワーズライフサイエンス㈱
当院では、循環器内科、心臓外科、麻酔科など多職種から構成される『ハートチーム』で患者さんの状態をきめ細かく確認し、患者さんに最も適していると考えられる治療法を選択・提供しています。
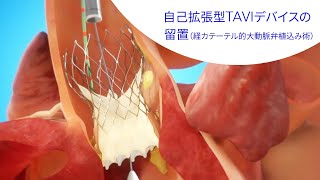
現在、弁の種類としては、バルーン拡張型と自己拡張型があります。それぞれの患者さんに適切と考えられる弁を使用しています。
患者さん向けのTAVIに関する情報が掲載されております。(エドワーズライフサイエンス)
この新しい治療法は、大動脈弁狭窄症が高度で大動脈弁置換術が必要な状態にもかかわらず、高齢であったり、心臓の機能が悪かったり、また心臓以外の他の病気のために通常の心臓手術(開心術)による大動脈弁置換術を受けるのが困難な場合に適応となります。この治療は、十分な技術と経験をもつ、ある程度大きな規模のハートセンターのみで行われ、治療に適しているかどうかは、循環器医、心臓外科医での十分な検討が必要です。
経大腿アプローチ(TF) バルーン拡張型 動画提供:エドワーズライフサイエンス㈱
経心尖アプローチ(TA) バルーン拡張型 動画提供:エドワーズライフサイエンス㈱
自己拡張型TAVIデバイスによるTAVI 動画提供:日本メドトロニック㈱
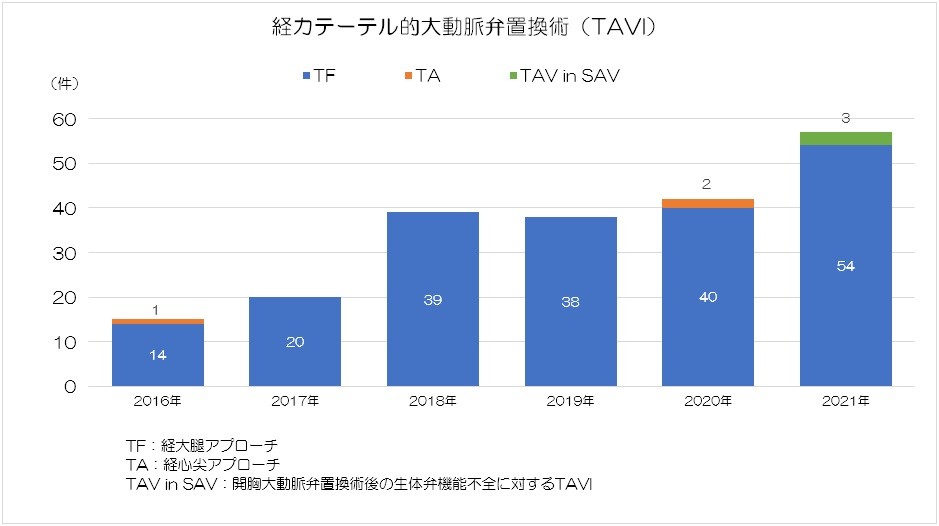
経カテーテル的大動脈弁置換術(TAVI)症例数
大動脈弁狭窄症:患者さんの理解のために
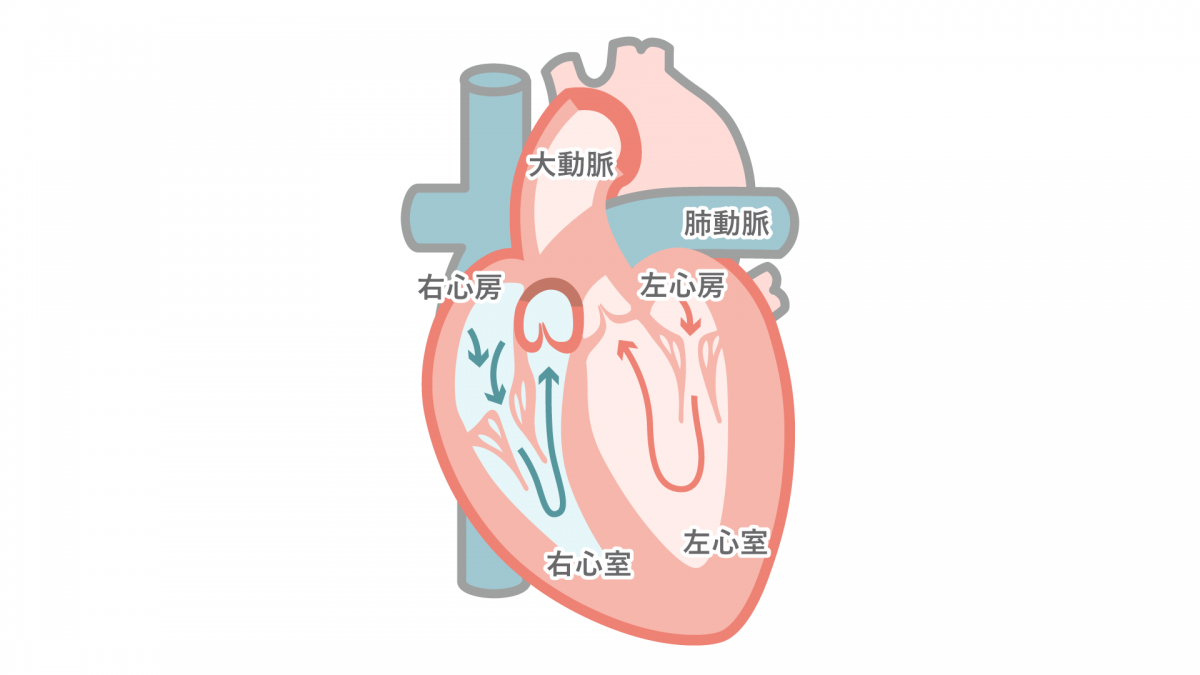
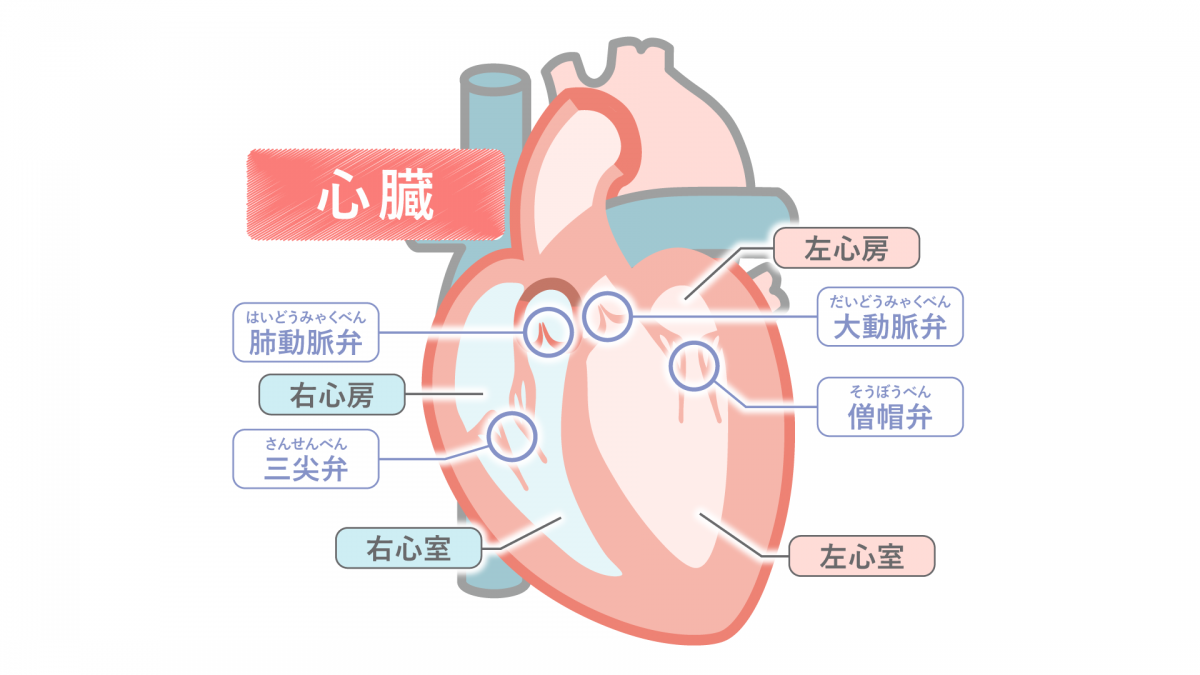
心臓は4つの部屋に分かれたポンプです。心臓弁は、心臓の中を血液が流れる方向が一方通行になるように、つまり、前の部屋に逆流せず次の部屋に向かってだけ流れるための働きをしています。心臓弁には、二枚のドアが組み合わさったものと、三枚のドアが組み合わさったものがあります。心臓弁は丈夫で薄い組織でできており、弁輪と呼ばれるフレームに囲まれ心臓の筋肉とつながっています。
心臓の中でもっとも強いポンプである左心室にたどり着いたきれいな血液は、心臓からの出口通路である大動脈という大きな血管へ押し出され、体全体へ行きわたります。左心室から大動脈への出口には、三枚のドアでできた大動脈弁という逆流防止弁があり、左心室から大動脈へ血液を送り出すタイミングで開き、そのあとに血液が左心室へ逆流しないように閉じる構造となっています。
心臓弁がうまく開かない状態を医学的には「弁狭窄」、うまく閉じない状態を「弁逆流」と呼びます。ですから、左心室と大動脈の間の弁がうまく開かず血液の通り道が狭くなってしまった状態は、大動脈弁が開かなくなっているわけですから、「大動脈弁狭窄」と呼ばれます。
心臓弁の開きが悪い、つまり弁狭窄がある場合問題となるのは、弁を介した次の部屋に血液を絞り出そうとする際に、手前の部屋は、出口が狭いため相当の力で押し出さなくてはならないということです。大動脈弁狭窄の場合、左心室は狭くなった大動脈弁を通してその先の大動脈へ十分な血液を押し出すために、通常の何倍もの力を出さねばなりません。
例えば、同じ量の水が入った袋から水を押し出す時、出口に太いホースをつけた場合と、細いストローをつけた場合に要する力の違いを想像してみて下さい。このように出口の狭くなった状態では左心室の圧力は高くなります。
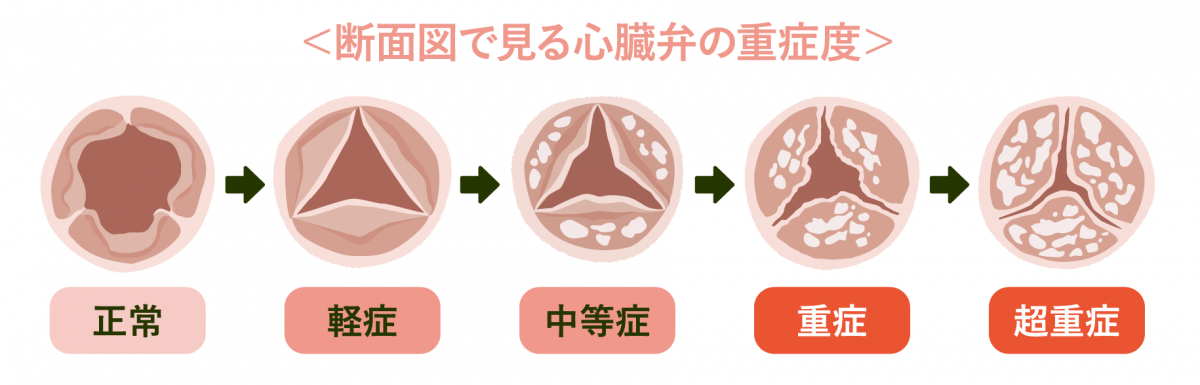
心臓超音波検査(心エコー図検査)では、左心室と、弁の向こうの大動脈との圧の差(圧較差)を計測することが出来ます。弁を通過する平均圧較差の値によって、病気の重さ(重症度)が決まります。
大動脈弁狭窄-平均圧較差
- 軽度大動脈弁狭窄-平均圧較差 10~30mmHg
- 中等度大動脈弁狭窄-平均圧較差 30~40mmHg
- 高度大動脈弁狭窄-平均圧較差 40mmHg以上
大動脈弁が開いた時の面積(大動脈弁口面積)は大体3cm2で、1円玉程度の大きさです。この弁口面積が狭くなればなるほど、左心室と大動脈の間の圧較差は大きくなります。大動脈弁狭窄の重症度の基準には、この弁口面積も使われます。
大動脈弁狭窄-大動脈弁口面積
- 軽度大動脈弁狭窄-大動脈弁口面積 1.5~2cm2以上
- 中等度大動脈弁狭窄-大動脈弁口面積 1~1.5cm2
- 高度大動脈弁狭窄-大動脈弁口面積 1cm2未満
軽度や中等度の大動脈弁狭窄があっても、症状が出ないのが一般的です。しかし、この病状が軽いうちに診断を受け、悪くならないかを定期的に診てもらうことが大切です。症状が出る前の大動脈弁狭窄を診断する最も簡便な方法は、かかりつけの医師に聴診器を使って心臓の雑音がないか診てもらうことです。大動脈弁狭窄が高度となり症状が出てくると、治療が必要となってきます。この場合、治療が必要かどうかは心臓専門の医師(循環器医)による判断が必要となります。
大動脈弁狭窄の原因:なぜ起こるのか?
先天性(生まれつき)の大動脈弁の異常
正常の大動脈弁は、3枚の弁尖といわれるドアでできており、三枚の弁尖が開くことで、血液が流れる道は十分に広がります。ところが、生まれつき弁の造り・形が異常な方がいます。大動脈弁が2枚で生まれてきた場合、「大動脈二尖弁」と呼ばれます。大動脈二尖弁では、幼少期や青年期に弁狭窄が進む場合もあれば、歳をとってからだんだん弁が狭くなってくる場合もあり、病気の進行は様々です。大動脈一尖弁・大動脈二尖弁は遺伝することがありますから、もしこれらの異常と診断されたら、両親や子供たちなど近い家系の家族も心エコー図検査を受ける事をお勧めします。
リウマチ性心臓病
加齢に伴う弁狭窄
大動脈弁狭窄の症状
これまでに説明してきたように、大動脈弁狭窄があると、左心室は高い圧力で血液を押し出さねばなりません。腕の筋肉を鍛えれば筋肉が大きくなるように、心臓の筋肉も、高い圧力で鍛えられて分厚くなり、年月とともに徐々に分厚くなりすぎると、正常の働きが出来なくなってきます。左心室がポンプとして働けなくなってくると、特に動いたとき・運動した時など心臓が十分に働くことができず、息切れの症状を感じる事になります。大動脈弁狭窄で最初に出る症状は、この息切れであることが一般的です。また、心臓の筋肉があまりに分厚くなることで、冠動脈と呼ばれる心臓を栄養するための血管からの血液が足りなくなり、そのことによって狭心症と同じような胸の痛みや胸が締め付けられる・押さえつけられるような症状が、とくに動いたときや運動した時に出てきます。冠動脈が細くなるような病気(狭心症・心筋梗塞)でもこの同じ症状がでますので、心臓専門の医師による判断が必要です。
大動脈弁狭窄が極めて高度(重度)になると、左心室の出口である大動脈弁口面積は極めて狭くなり、左心室からくみ出される血液が非常に少なくなります。そのため、特に体を動かしたときに失神やめまい・ふらつきなどの症状が現れます。
高度の大動脈弁狭窄を治療せず放置していると、年月とともに左心室のポンプはすっかり弱ってしまい、心不全と呼ばれる状態となります。心不全になると、体のだるさが強くなり、運動や日常生活での活動ができず、さらに重症になると、安静時つまりじっとしていても息苦しさを感じるようになり、また足などのむくみが出るようになってきます。
このように、大動脈弁狭窄は、重症になる前に診断されることが大切です。そうすれば、心臓専門医が弁の状態・心臓のポンプ機能・症状に気を付けて観察しますので、タイミングを逃さずに治療を受ける事ができます。一旦息切れや胸の痛み、失神などの症状が出た場合には、心臓弁置換術を受けなければその後の経過は非常に悪いことがわかっています。
外科手術による大動脈弁置換術について
外科手術による大動脈弁置換術
一般的に、大動脈弁狭窄が高度であり症状がある、または左心室のポンプに異常がある場合には、心臓外科手術による大動脈弁置換術が行われます。無事に大動脈弁置換をされれば、症状は改善し、その後元気に過ごすことができます。
大動脈弁置換術は、開心術です。全身麻酔をかけ、胸の骨を切り開き心臓を露出させ、患者さんの体を人工心肺装置(心臓や肺の代わりの働きをする機械)につなぎます。薬を使って一時的に心臓を止めた状態で狭窄した大動脈弁を切り取り、周りの石灰化(カルシウムの固まり)を取り除いてから新しい人工弁を縫い付けます。心臓を閉じて元通りになってから薬や電気ショックを使って再び心臓の拍動を開始させ、人工心肺装置を外します。
機械弁について
機械弁は年月が経っても基本的に傷んだり壊れたりすることはありませんので、一生ものと考えていいでしょう。ただし、機械弁を使った手術をされた場合、弁に血液の固まりがつかないようにするため、抗凝固療法とよばれる血液をサラサラにする特殊な薬を一生飲み続ける必要があります。もし機械弁に血の塊が出来た場合、弁はうまく開閉できなくなりますし、血の塊が血液の流れとともに大動脈の方へ飛んでいき、脳の血管に詰まって脳梗塞を起こしたり、体の色々な部分の血管に詰まったりすることがあります。
生体弁について
生体弁は、年月と共に劣化する弁で(通常10年程度)、劣化してきた場合には再度弁置換術を受けなくてはならなくなります。ただし、生体弁では、抗凝固薬を長い間飲み続けなくてよい利点があります。もし弁置換術を受けなくてはならなくなった場合は、担当医と相談した上で機械弁生体弁のどちらかを選択するようにしてください。弁を選ぶ際には、今後の妊娠出産の可能性、職業への影響、スポーツの制限、もしほかの病気にかかって手術を受ける場合の影響、そのほか毎日、一生抗凝固薬を飲み続ける事が確実にできるかどうかなど、色々なことを考慮する必要があります。
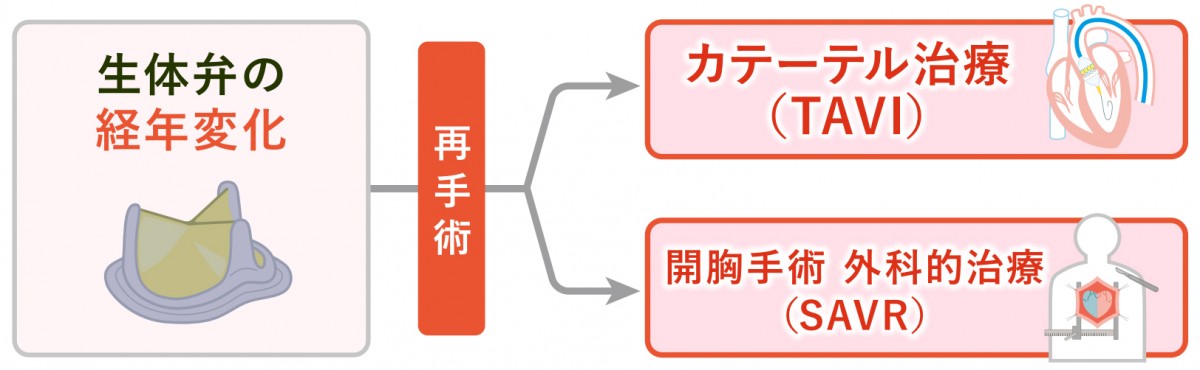
外科的大動脈弁置換術後の人工弁機能不全に対するTAVI(TAV in SAV)
大動脈弁狭窄症を治療するため、開胸し生体弁による大動脈弁置換術を行った場合、手術から約10年~15年経過すると、経年劣化により生体弁の機能が低下します。機能が低下した生体弁は、再度、全身麻酔を行い、人工心肺補助下での再開胸手術以外の選択肢がなく、患者さんにとって大きな負担になっていました。
今では、TAVIの治療経験の多い専門施設に限定して、外科的生体弁機能不全に対する「経カテーテル大動脈弁植込術(TAVI)」の治療が認められています。この外科的大動脈弁置換術後の人工弁機能不全に対するTAVI(TAV in SAV)により、基本的には再開胸手術をすることなく、カテーテルによる治療が可能になりました。